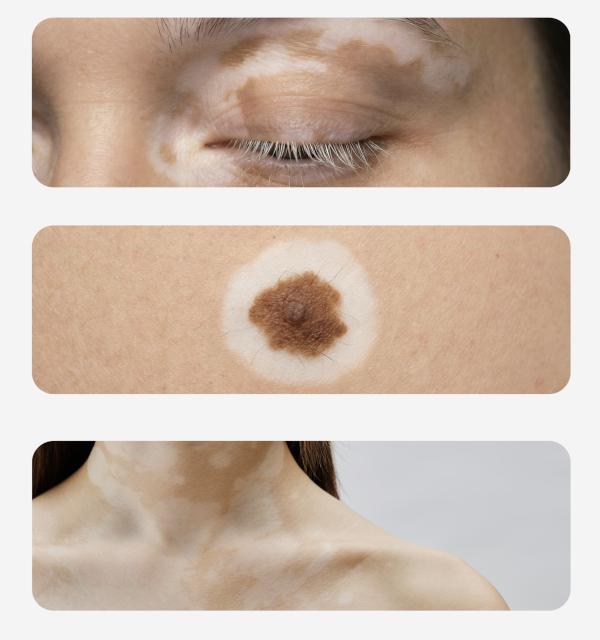
Cos’è la vitiligine
La vitiligine non è contagiosa, non è infettiva e interessa circa l’1% della popolazione mondiale, senza differenze significative di sesso o di etnia.
Può comparire a qualsiasi età: nel 36% dei casi l’esordio avviene prima dei 15 anni, ma non è raro osservare una prima chiazza anche in età adulta o avanzata.
Contrariamente a quanto si è ritenuto per molti anni, oggi la vitiligine non viene più considerata una semplice alterazione cutanea, ma una patologia sistemica a mediazione immunitaria, in cui la pelle rappresenta il bersaglio visibile di un processo più complesso.

Le cause precise della vitiligine non sono riconducibili a un singolo fattore. È ormai accertato che la malattia si sviluppa attraverso meccanismi autoimmuni, in soggetti predisposti, con una perdita di tolleranza immunitaria nei confronti dei melanociti.
Nella maggior parte dei casi non è identificabile un evento scatenante unico.
In una minoranza di pazienti, l’esordio può essere associato a:
- stress intensi e prolungati
- terapie oncologiche o radiologiche
- eventi che alterano in modo significativo l’equilibrio immunitario
La familiarità è presente solo in una parte dei pazienti e non segue un modello genetico diretto.
L’esperienza clinica ultraventennale del Dr. Giovanni Menchini e della sua équipe conferma che la componente genetica, pur presente, non è sufficiente da sola a spiegare l’insorgenza della malattia.

Il segno clinico caratteristico della vitiligine è la comparsa di macchie bianche sulla pelle, dovute alla scomparsa dei melanociti e quindi della melanina.
Possono associarsi:
capelli o peli bianchi nelle aree interessate
halo nevi di Sutton (nei circondati da un alone depigmentato), presenti in circa il 30% dei pazienti
ipopigmentazione progressiva in aree inizialmente non coinvolte
Le sedi più frequentemente colpite sono:
volto
mani e piedi
genitali
aree periarticolari
L’andamento della malattia è imprevedibile, con fasi di attività e fasi di relativa stabilità.
Vitiligine bilaterale (o volgare)
È la forma più comune e rappresenta oltre il 90% dei casi.
Le chiazze si distribuiscono in modo simmetrico sulle due metà del corpo.
In base alla distribuzione si distinguono:
- vitiligine acro-facciale
- vitiligine genitale
- vitiligine generalizzata
- vitiligine mucosa
- vitiligine perinevica (halo nevi)
Nella maggior parte dei pazienti l’estensione è limitata: oltre il 50% presenta un coinvolgimento inferiore al 10% della superficie corporea.
Vitiligine segmentale
Rappresenta circa il 10% dei casi.
È caratterizzata da chiazze localizzate in un solo segmento corporeo, spesso a distribuzione rapida e precoce.
Questa forma:
- è meno frequentemente associata ad altre malattie autoimmuni
- ha una progressione rapida iniziale
- mostra una maggiore stabilità nel tempo una volta ottenuta la ripigmentazione
Vitiligine mista
Non rappresenta una forma autonoma, ma la coesistenza di caratteristiche segmentali e bilaterali nello stesso paziente. È poco frequente ma clinicamente rilevante per la gestione terapeutica.
Malattie associate alla vitiligine
La vitiligine può associarsi ad altre patologie autoimmuni.
Le più comuni sono:
- tiroidite di Hashimoto
- celiachia
- gastrite atrofica
- diabete autoimmune
- orticaria cronica
- disturbi dell’umore
Tra queste, la tiroidite di Hashimoto è la più frequente, soprattutto nelle donne sopra i 40 anni.
Per questo motivo, nei pazienti con vitiligine è indicato un monitoraggio endocrinologico periodico, anche in assenza di sintomi.
Come si cura la vitiligine oggi
La vitiligine è una malattia sistemica a base immunitaria e va trattata come tale.
La vitiligine non può essere trattata efficacemente agendo solo sulla pelle. Le terapie esclusivamente topiche o cosmetiche non intervengono sul meccanismo che sostiene la malattia e non sono in grado di prevenirne la progressione.
Il Protocollo ImmunoNova
Il Protocollo ImmunoNova rappresenta l’evoluzione più avanzata del percorso di ricerca e cura sviluppato dal Dr. Giovanni Menchini e dalla sua équipe.

L’obiettivo non è solo la ripigmentazione delle chiazze esistenti, ma:
- la stabilizzazione della malattia
- la prevenzione di nuove lesioni
- la riduzione del rischio di progressione e comorbidità autoimmuni
È un approccio integrato, personalizzato e scientificamente fondato, che agisce su più livelli:
-
01
Valutazione clinica accurata, con analisi dell’attività di malattia

-
02
Correzione delle disfunzioni gastrointestinali e del microbiota

-
03
Vitamina D e integrazione selettiva

-
04
Fototerapia UVB a banda stretta, quando indicata

-
05
Terapie topiche scelte in base alla fase della malattia

Il ruolo del microbiota e della dieta
Le più recenti evidenze scientifiche dimostrano una correlazione significativa tra:
intestinale
della barriera intestinale
immunitaria aberrante
Nel Protocollo ImmunoNova, la valutazione e la normalizzazione del microbiota intestinale rappresentano un passaggio fondamentale per riequilibrare il sistema immunitario, riducendo lo stimolo autoimmune che colpisce i melanociti.
La dieta non è intesa come semplice “regola alimentare”, ma come strumento terapeutico mirato, parte integrante del percorso di cura.